目の病気
- ヒアルロン酸の点眼
- 抗アレルギー剤の点眼
- ドライアイ治療用点眼
- ビタミンA内服
- あずきのチカラ(桐灰)、ホットアイマスク(花王) ご自身で薬局スーパー等で購入
- 牧田総合病院(入院と日帰り)
- 東京労災病院(日帰りのみ 2024年8月現在)
- 東京蒲田医療センター (入院と日帰り)
- 東邦大学大森病院(原則入院、日帰りも可能、他科で通院中の方)
- 大森たなか眼科(全例日帰り)
- 梅屋敷眼科クリニック(全例日帰り)
眼の疾患に関しては、梶原先生のYouTubeチャンネルを強くお勧めします。
(※梶原先生との個人的なつながりは特にありませんが、たくさんの眼科医のYouTubeの中で、ここまで分かりやすい動画はないと思います。)
ドライアイ
ドライアイに、ムチン安定化作用のあるドライアイ専用治療薬が出ました。ムチン減少型のドライアイには極めて有効です。
但し、苦みを感じることがあったり、比較的高価な為、まずは、ヒアルロン酸の点眼液と、ムチン安定化の為に、抗アレルギー点眼を使うことがあります。
ディスプレイ作業の増加に伴いドライアイが増えています。その中でも多いのが、ドライアイから慢性的にマブタが荒れて結膜炎が起こり、涙の安定が非常に悪くなることによって起こるドライアイです。また、マイボーム腺という油を出す腺がうまく働かず、涙の蒸発を防ぐ一番上の油の膜がちゃんとしていないドライアイも増えています。
原因を判断した上で、アレルギー性結膜炎を治療する目薬、乾燥を防ぐ目薬などを使います。 場合によっては、眼の中に入れる軟膏を使ったり、涙が鼻に抜ける通り道を塞ぐ涙点プラグを入れたり、目を暖めて、油を出やすくします。 しかし、ディスプレイ作業が多い方の場合は、なかなかドライアイは治らないので、目薬を上手に使って、症状がひどくならないようにすることが大切です。目薬は、人工涙液とヒアルロン酸の点眼液を頻繁に点眼します。ハード、使い捨てコンタクトの上からさしても構いません。むしろワンデータイプ、2週間タイプのソフトは積極的に人工涙液とヒアルロン酸点眼液をさしてください。
ドライアイの処方
体の方から来るドライアイもありますので、注意が必要です。
ドライアイは、色々な目薬を試したりする関係上、通院が始めは多くなる可能性がありますが、落ち着いたら1ヶ月に一度程度か、目薬がなくなったらでいいと思われます。ドライアイの方は、市販の目薬は防腐剤、添加物が沢山含まれていますので、一日4回以上は薬局の目薬はささないでください。ただし、1回使い切りタイプは何回さしてもかまいません。
また、カップで眼を洗う洗浄液が売られていますが、眼の周りの皮膚の汚れを眼に注ぎ込むことになり、長期的には余計に結膜炎やドライアイが悪化します。
ドライアイに効果のあるビタミンの中でも特に眼に欠かせないビタミンはビタミンAです。
ビタミンAにはドライアイや眼精疲労を予防する働きがあり、欠乏すると薄暗がりの中で物が見えにくくなったり、涙の分泌量が減ってドライアイや眼球乾燥症、夜盲症などの原因になります。
蒸しタオルであっためたり、赤外線をかけるのも効果があります。
マイボーム腺の機能が落ちてドライアイになっている場合は、赤外線での温罨法も効果的です。
当院では、ドライアイ等の対策の為に備え付けの温罨法器を設置してあります。
ドライアイは完治することが滅多にありませんし、即効性のある治療も少ないので、点眼は継続が必要です。効果が現れるまでに、1ヶ月以上かかることもあり、やめると再発します。
おすすめ動画
梶原先生のyoutubeが非常にわかりやすいです。
近視
2025年5月18日現在、子供でも保険が使えず、完全自費の自由診療である参天製薬の近視抑制点眼の取り扱いはありません。また、やはり完全自費のオルソケラトロジーの取り扱いもありません。南大田アイクリニックで両方扱っています。
大量にタバコを吸っても肺癌にならない人もいますし、すってないのに肺癌になる人もいます。しかし、吸わない方がなりにくいのは当然です。近視も同じです。眼によくないことをすれば、近視は進みやすくなります。
近視の場合は、眼鏡は困ったときに作ればよく、無理に作る必要はありません。しばらく経過を見て、作るかどうか考えた方がいい場合が多いです。ただ、以上の治療をしても黒板の字が見にくければ、持っていた方がいいと思われます。近視の眼鏡は必要な時だけで構いませんし、その方がいいのです。かけたりはずしたり近視が進むということはありません。逆に軽度の場合は、机に向かうときははずしてください。
眼鏡より、コンタクトレンズの方が進行は遅くなるので、コンタクトをつかうこともあります。
コンタクトレンズは小学校4年生よりワンデーであれば可能です。
※正しい姿勢で勉強や読書をしましょう。背筋をきちんと伸ばし、目と本の距離は30センチメートルくらい離しましょう。
勉強や読書を1時間したら、10分間くらい目を休ませましょう。また、本を寝転んで読まないようにしましょう。
Invest Ophthalmol Vis Sci. 2002 Feb; 43(2):332-9.
Nearwork in early-onset myopia.
Saw SM, Chua WH, Hong CY, Wu HM, Chan WY, Chia KS, Stone RA, Tan D
近くでものを見る時間が長いと、近視が進みやすいということを述べている論文です。
小学生で、近くを見る時間が長いほど、近視の進行がはやかったということです。
Invest Ophthalmol Vis Sci. 1998 Sep; 39(10):1797-803.
Myopes show increased susceptibility to nearwork aftereffects.
Ciuffreda KJ, Wallis DM.
Department of Vision Sciences, State College of Optometry, State University of New York, New York 10010, USA.
最近、日本だけでなく、アジアで近視は明らかに増加しています。
さらに、成人近視として、眼軸の延長を来たす近視の発生が見られ、世界的に問題になっています。ヒヨコに凹レンズをかけると、眼軸が伸びて近視化が起こり、凸レンズをかけると遠視化が起こります。
「調節ラグと近視:長谷部聡 あたらしい眼科 19:1151-1156,2002」
調節ラグがあると焦点は網膜後方にあるのでこれに向かって眼軸が延長する。
ヒヨコの実験近視モデルで、凹レンズを装用させると近視が発生するのと同じ考えが書かれています。
近視の原因:近業、調節、ストレス、照明、ボケ像、エンドセリン、ドーパミン、VIP、眼圧等
理論的には、近視の進行を予防するには、余計に遠くが見えにくくなる老眼鏡をかけるといいことになりますが、そうは行かないので、日本でも子供に遠近両用メガネをかけて、近視の度がどうなるか、研究中で眼科学会でも発表されています。
また、近視用の眼鏡はメガネを使わずに見えるときはなるべくかけない方がいいことになります。眼の大きさが大きくなる程、近視になりますが、眼の眼軸が大きくなるのに、手元で網膜での焦点がぼけることが言われています。ハードコンタクトにソフトよりも近視抑制効果があることや、近くを見るときに、老眼鏡をかけるといいといわれているのは、その為です。
成長期に暗いところで、本を読むと、近視が進みやすいのは多くの人が経験していることであり、昔からよく知られていますが、これは、暗いところでは瞳孔が広がり、焦点深度が深くなり、これが近視を進ませる原因になってきていると言われています。
近視抑制に一番効果があるのは、外で日光に当たる時間を増やすことです。ブルーライトカット眼鏡は子供は近視が進行する原因になるので、かけてはいけません。
遠近両用コンタクトレンズもシンガポールなどでは近視抑制用として発売されているものもあります。
眼鏡よりコンタクトレンズ使用の方が近視の進行は遅くなりますが、管理の問題があるので、一概には勧められません。
また、サプリだとクロセチンに近視抑制作用があるといわれています。
サプリメントのクロセチンを紹介している眼科医もいます。
近視が進むと危険が増すという梶原先生の動画です。
近視の方はみてみてください。
斜視・弱視
子どもの斜視は、眼の発達に大きな影響を及ぼします。
斜視や遠視があって、眼を使わなくなると、視力が発達しません。
眼鏡をかけることで、斜視が治ることもあり、この場合は遠視の眼鏡(眼が大きく見える眼鏡)をしばらくの間常、常にかけておかなくてはなりません。
実際の度数は目薬を入れて、測ります。時々、片目が外側に向くなどの、間欠性外斜視なども多く、片目を隠したり、物が立体的に見えるかなどの検査が必要になります。
時期を逃すと、視力に大きな影響を残すこともあります。 また、乳幼児の場合は、内斜視に見えていても実は目の形のせいでそう見えているだけのことも多く心配ないものが大半ですが、そうでないものもあり、検査が必要です。
子供が弱視にならない為に、必要な治療について述べた、
「早く治療すれば治る!子どもの「弱視」、見逃される理由?」
についての梶原先生の動画です。
眼鏡を掛けなくてはならない理由が説明されてますので、みてください。
眼鏡
小中学生の眼鏡は、大人と同じように作ると度が強すぎてしまうこともあり、度も変わりやすいために眼鏡を使っている方は、半年に一度は、眼鏡があっているかを検査した方がいいでしょう。度が進むからといって、本当に近視が進んでいるか、一時的なものかを判断、治療せずに、みにくいからといって眼鏡を作りかえるのは、気がついたら眼鏡を外したら生活もできない強度近視の原因になります。
しかし、黒板が見にくい場合は眼鏡は持っていた方がいいでしょう。
小学生の場合、目薬を入れて測らないと正確な眼鏡ができないこともあり、その場合は眼科でないと眼鏡を作ることはできません。 更に小学生低学年以下の場合は、しっかりと眼鏡検査をして眼鏡をかけないと、視力がでなくなることもあります。
単に視力が悪くても近視なのか、乱視なのか、遠視なのか、他に病気があるのかで、眼鏡も全く違ったものになり、かけ方も、常にかけておくのか、必要な時だけでいいのか変わってきます。
中学生以上の場合も、合わない眼鏡は様々な問題を引き起こします。基本的に、中学生以下の眼鏡は眼科での検査が必要です。
眼に問題がない場合は、信頼できる眼鏡店があれば、眼鏡処方箋はどこの眼鏡店に持っていかれても構いませんが、眼鏡は、レンズの特性によるものや、フレーム等により、いくら検査しても、実際に作成した後に、度数の変更が必要になる時がありますので、眼鏡処方箋を出される眼鏡店では、必ず処方箋による度数交換は無料で行う保証がついていることを確認して作成して下さい。
信頼できる眼鏡店ならば、参考度数のみを書いた指示書を渡すことも可能です。その場合は、眼鏡店で当院の指示書を参考にして度数調整してください。
最近は、レンズの種類も多く、レンズの種類を指定せずに、当院で度数決定した場合レンズによっては度数の調整が必要になる場合もありますので、信頼できる眼鏡店で調整してください。
眼が疲れる方は、眼鏡が合ってないことが非常に多いと思われます。度数も大事ですが、レンズの性能自体に問題がある場合も少なくありません。
眼鏡についての梶原先生の動画です。眼鏡について、分かりやすく解説されています。
ものもらい(麦粒腫)・霰粒腫
ものもらいとは、麦粒腫のことで、瞼にばい菌が感染した状態ですが、近年、実際には化膿性霰粒腫が多くみられます。
通称で、霰粒腫も含めて、ものもらいと言っていることが多いようです。
化膿性霰粒腫、霰粒腫は麦粒腫と同じように腫れていますが、これは抗生物質だけでは治りませんので、早期ですと炎症を抑える軟膏や、目薬で、8割以上が1週間以内に治癒します。早期にある程度の強さの炎症を抑える軟膏を使うことが早期治癒の要です。市販の点眼は効きません。内服も併用することもあります。
硬くなってしまったものは使って、軟膏を使いながら柔らかくし、赤外線で暖めたり、切ったり、注射をしたりしますが、ある程度時間がかかります。ものもらいや霰粒腫でも視力検査、眼圧検査は必須です。
ものもらい(雑菌による)は、はやり目(ウイルスによる)と違って、他の人に感染することはありません。
最近、抗生物質点眼液の乱用の影響か、抗菌剤点眼が効きにくくなっているようです。昔の抗生点眼液や軟膏の方が効きやすいことがあります。ニューキノロン点眼以外に、マクロライド系をつかうことも増えています。
麦粒腫には、抗生剤の併用が必要なことも多く、一気に細菌を叩いて、治ったらすぐにやめましょう。抗菌剤点眼液のみだと効かない場合に悪化することがあります。膿が出た場合は切開して軟膏を使うと早く治ります。
梶原先生のYouTubeが非常にわかりやすいです。
腫れて痛みがある麦粒腫、化膿性霰粒腫の場合は、冷やすのがいいのですが、痛みがなく脂がつまった霰粒腫は温めるというように、状況により変わりますので、受診してどういう状態なのかきいてください。
有田先生のYouTubeもわかりやすいです。
結膜炎・花粉症
目にくる花粉症にアレルギー性結膜炎があります。痒みが中心で、瞼の荒れは少ないのが特徴です。
抗アレルギー剤の目薬は、副作用はほとんどありませんが、効きはじめるまでに、時間がかかりますので、早めに使った方がいいでしょう。耳鼻科、内科、小児科でよく出される抗アレルギー点眼液は、効くまでに1,2週間かかりますので、痒みが始まってしまったら、即効性はほとんどありませんので、花粉症が始まってから単独で使う薬ではありません。
予防には効果的です。 抗アレルギー剤の点眼は花粉が飛ばなくなるまで続ける必要がありますが、角膜、結膜を診て状態に応じて使えば、安全な薬です。
当院では、抗アレルギー点眼は、比較的痒みを止める力が多少はある点眼液から結膜炎を治す力が強い抗アレルギー剤まで、10種類以上を用意しています。 それと併用して、低濃度の極めて弱いステロイド点眼を使います。また掻痒時には、かゆみ止めの点眼を掻痒時使用として出します。
ステロイド点眼は強さの違う8種類を用意しています。 併用の低濃度のものではめったにないことですが、月に1,2度眼圧測定していれば、眼圧があがってもその時点で中止すれば大丈夫です。
ステロイドといっても、強いものから、本当に微量のものまであり、効果も副作用もまるで違います。強いものでは何十人に一人の割合で、眼圧があがり、緑内障になる可能性もあり、長期に使用したり、眼圧を測らずに使用するのは危険ですが、眼の観察と眼圧を測りながら、目の瞼の状態に応じた目薬を使うのはきわめて効果的です。
また、高濃度や強いものは、長期使用で白内障や、感染を引き起こすことも極めてまれにありますので、眼科専門医による、あごをのせて目の中の状態を見る、スリットランプでの観察が必要です。
また、花粉を落とすために人工涙液の点眼を外出から帰ってきたら使用するのを勧めております。(アイボン等の眼をカップで洗う洗眼液は皮膚の汚れ、花粉が皮膚から眼に入ってしまい長期的には悪化するので使わないでください)
耳鼻科や内科で黒目や目の中の状態を見ないで目薬を出されていることがありますが、胸の音を聞かずに、風邪薬を出すようなもので、継続して使う場合は眼科専門医を受診してください。 結膜炎があると、角膜(黒目)にも傷ができることが多く、角膜の状態は必ず見なければなりません。 特に、ステロイドが出る場合は、眼圧を測ってからもらうようにしないと危険です。
鼻の症状の抗アレルギー飲み薬、点鼻薬も、院内で用意はしております。
6歳以下の場合は、こちらで飲み薬は出しませんので、耳鼻科または小児科を受診してください。必要に応じて耳鼻科、小児科等を紹介します。 院外処方でないため、効きの弱い内服薬はおいてありませんし、お受けするのはできません。
花粉症、アレルギー性結膜炎についての分かりやすい梶原先生の動画です。
細菌性・ウィルス性結膜炎
目が赤い、メヤニがでるといったものは、結膜炎ですが、原因の主なものに、アレルギー性、細菌性、ウィルス性があります。
この中で、細菌性のものや、アレルギー性のもので急に起こったものは目薬で治るものが大半ですが、ウィルス性結膜炎、いわゆる「はやり目」は目薬では治りません。
目やにやマブタを診てどれか分かる場合も多いのですが、分からないこともあります。特にウィルス性結膜炎では、自然に自分の抗体がウィルスをやっつけるのを待つしかありませんが、症状や後遺症を抑えるために目薬を使います。
以上の3つは、はじめはどれか判断できないこともあり、ウィルス検出キットを使っても必ずしも検出できませんが、疑わしい場合はアデノウィルス検出キットと使って判定します。ですから、一旦、目薬を使ってみて治るかどうかで判断することもあります。
その他、淋菌、クラミジア、ヘルペス性結膜炎などでおこることもありますので、眼科専門医の診察が必要です。メヤニが細菌性のものの場合は、早期治療早期完治が重要で、ダラダラと点眼を続けるのはよくありません。
子供の場合はよく目をこすっていると思ったら結膜炎や角膜炎を起こしていることもありますので注意が必要です。 細菌性の結膜炎やはやり目の場合は、治れば通院は終わりです。アレルギー性の場合は、合った目薬をしばらく使い続けることになりますので、2週間に一度から1ヶ月に一度程度の通院が必要になることが多いと思われます。充血がひどい場合は、原因療法と併用しながら、一時的に充血を取る目薬も使用します。
ウィルス性結膜炎の梶原先生の動画です。
ウイルス性角結膜炎の特徴と、点眼をつけても悪化する可能性ありますが、後遺症や点眼が必要なことが説明されています。
また、咽頭結膜炎(プール熱)と急性出血性結膜炎についても説明されています。
他の先生の分かりやすい動画もあります。
飛蚊症
糸くずや黒いものが見える、いわゆる飛蚊症は、多くは加齢によるもので、問題ないのですが、まれに網膜剥離の原因となる網膜裂孔などを引き起こしていることもあり、眼底検査が必要となります。
黒いものが飛んで見えるといった飛蚊症があったら、必ず眼科専門医の検査を受けることが必要です。
初回、もしくは、次回に瞳を開く目薬を入れて眼底の検査をしますので、その日は車の運転ができません。
通院は、初回の眼科検査、次回の眼底検査で、問題がなければ、変化があった時でも構わないでしょう。
とても近視が強い方、暗いところでも光が見えるような方は、定期的には通われた方がいいでしょう。
梶原先生のyoutubeが非常にわかりやすいです。
糖尿病網膜症
糖尿病のある方は、全員眼底検査が必要です。 当院又はお近くの眼科専門医を必ず受診してください。
健康診断などの眼底写真は、眼底の後ろの方の極一部しか写しておらず、 眼底写真で異常がないと言われても、それ以外の範囲に出血や白斑がある場合もよくありますので、眼底写真による検査だけでなく、眼科での、倒像鏡をつかった眼底検査と光断層撮影OCTは、散瞳しないとしても必須です。
内科で写真を撮って眼底検査を受けていると言われても、糖尿病網膜症の検査には不十分です。
大半を占める出血が少なく、明らかに単純糖尿病網膜症の間は当院で経過を診ます。 ほとんどの方はこの状態で内科的な管理をしていけば、大丈夫ですが、眼の奥の出血がひどかったり、、眼の中の硝子体という空間に出血したり、そうでなくても鑑別の為に造影検査が必要と判断した場合は、適切な総合病院、眼科専門病院での治療が必要となります。
眼底に全く出血などがなく、血糖値やヘモグロビンA1cがあまり高くない方は、半年に一度程度の検査で大丈夫です。出血がある方や血糖値がかなり高い方は、症状に応じて、2週間から3ヶ月毎の検査が必要になることがあります。
キヤノンのOCTA(光干渉断層血管撮影)を導入しました。これにより、網膜の血管を詳細にみることができ、糖尿病網膜症の新生血管と無血管領域を蛍光造影検査をせずに、当院でも把握でき、抗VEGF療法や網膜光凝固(レーザー)が必要かどうかの判定ができます。(抗VEGF療法やレーザーは東京労災病院、蒲田医療センター、東邦大学などに紹介となります。)
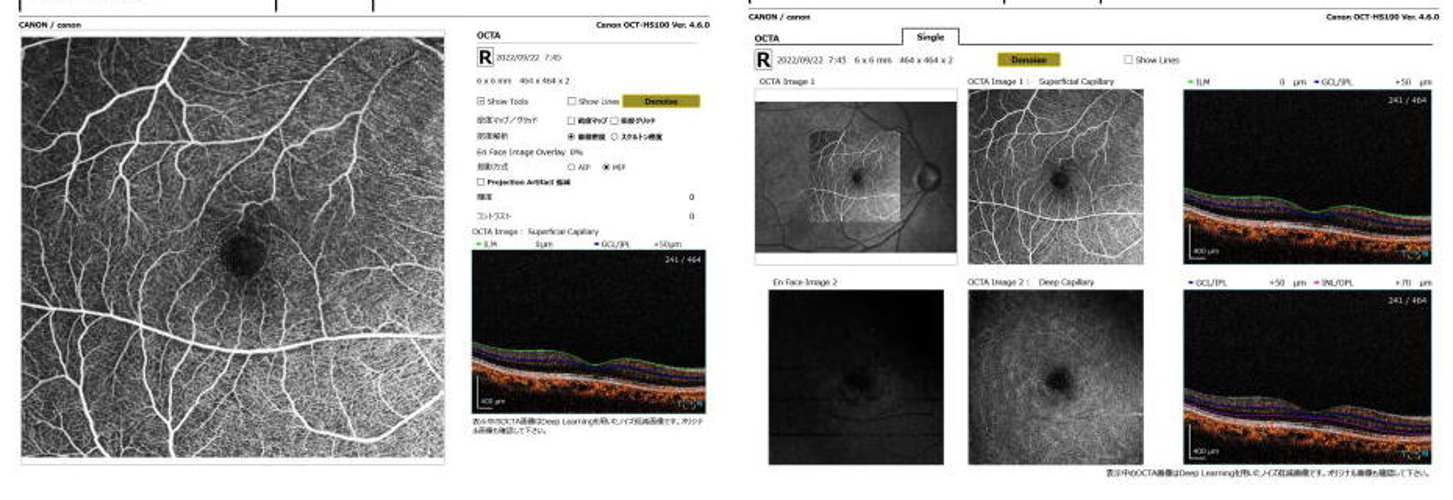
これは正常なOCTA(光干渉断層血管撮影)画像↑
これが導入したキヤノンのOCTA↓
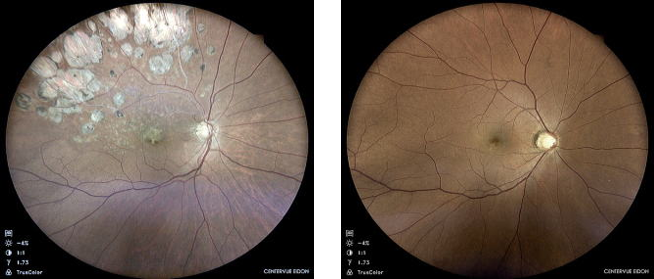
また、散瞳せずに広範囲が精密に撮影できる共焦点型のSLO広角眼底カメラを導入しました。
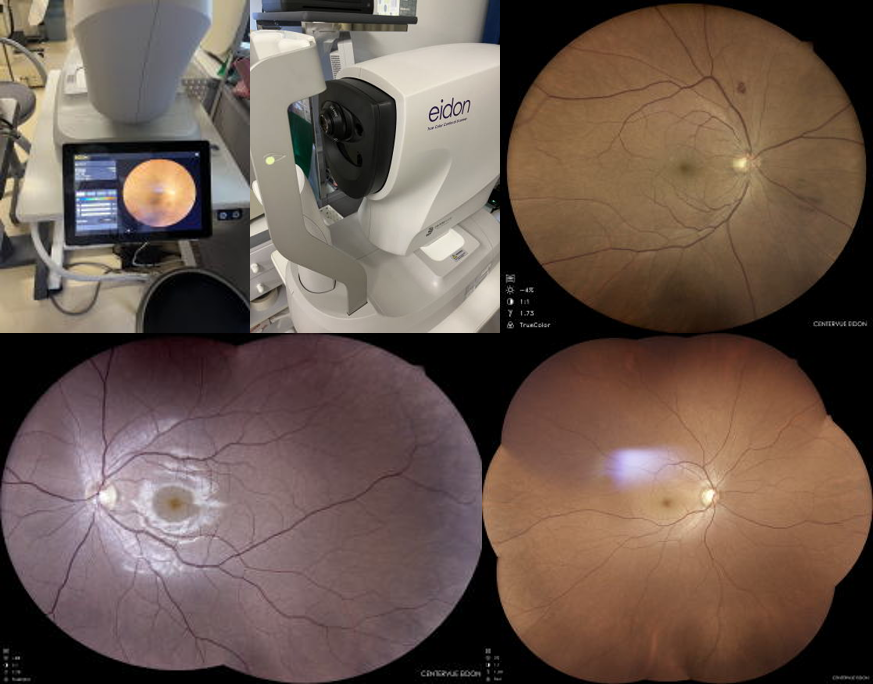
従来型の眼底カメラの範囲
梶原先生のYouTubeが非常にわかりやすいです。
白内障
白内障で視力が落ちていたと思って、白内障と言われた後に眼科に行かないでいたら、実は他の病気を一緒に起こしていたというのが後を絶ちません。白内障があると、特に左右の白内障の程度が違う場合は、自分で視力が落ちたことに気が付かないことがよくあります。
また適切な手術時期を逃さないように定期的な通院が必要です。 手術自体は、ご本人が不自由を感じてから、ご本人がお決めになればよく、こちらからは、ご希望に沿ったアドバイスをするように努めています。 以前と比べて白内障手術は簡単になったとは言われますが、必ずしも成功するわけではありません。ドクターの技術にも違いがありますし、水晶体のレンズを吊っている糸が弱かったり、水晶体が硬かったりすると、どのドクターでもできる訳ではありません。
当院では、現在、スペースの関係上、白内障手術は行っておりませんが、院長の勤務医時代の1000件近くの白内障手術の経験を踏まえ、白内障手術の難易度が高くて、白内障手術の専門の先生に紹介した場合がいいと判断した場合、特に、普通の眼科医では困難と思われる患者様については、特別に専門の先生にお願いします。
大半を占める普通の加齢による白内障では、お仕事や、住所、日帰り希望か、入院希望かをお聞きして、状態に応じて近隣の総合病院、大学病院、眼科専門病院、眼科クリニックの眼科医に紹介いたします。病院によりますが、術後の経過観察は紹介元のクリニックに通院となります。
紹介先病院医院(主に牧田総合病院眼科部長、梅屋敷眼科クリニック院長、大森たなか眼科院長宛に医師指定で紹介しています。どの先生も手術はとてもうまいです。東邦大学は現在、他の疾患で東邦大学の他科にかかっている方、角膜や網膜、視神経等に白内障手術を困難にする疾患がある方を紹介しています。)
特にご希望の指定の病院医院がない場合は、この中から住所、年齢、他の内科疾患の有無、他の眼疾患の有無、免許更新の必要性と時期を考慮して紹介しています。
その他、ご希望の病院医院(日本橋白内障クリニック、秋葉原白内障クリニック、新川橋病院等)
時間がたって眼の炎症が起きてくることもあり、術後の通院は必要です。
白内障予防の目薬に関しましては、2重ブラインド試験で効果ありの判定が出ており、酸化防止作用によって初期の白内障の進行を抑えることが証明されております。
ただ、白内障の進行の原因で明らかになっているのは紫外線です。紫外線のカットはより効果的だと思われます。
梶原先生のYouTubeが非常にわかりやすいです。
緑内障
緑内障は早期発見が決め手です。痛んだ神経はもう戻りません。
一般の慢性の緑内障は、点眼液の種類が増加し、手術適応になる患者様が減りました。
また、 健康診断の眼底写真は内科のドクターが血管を中心に動脈硬化の状態を見ているだけのことが多く、緑内障の変化や黄斑の状態はあまり気にされてないのが現状です。 多くは眼科専門医が眼底を診ると緑内障かどうかの判断はつきますが、近視の方など視野測定しないと緑内障かどうかが分からないこともありますので、近視の方は視野検査をお勧めします。
日本製のコーワ視野計を使用しています。視野計は同年齢の方の標準視野との比較により異常かどうかを判定していますが、海外製の視野計と違い、日本人のデータを基準としていますので、より正確な判定が可能です。
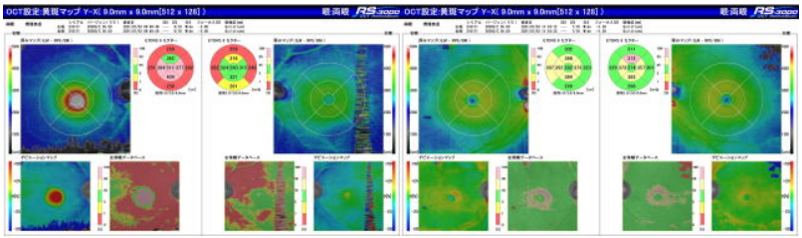
また、現在は、眼底三次元画像解析装置(光干渉断層計OCT)にて、視神経乳頭を精査し、緑内障の判定を行います。
このOCTがでてきたことで、視野に現れる前の前視野緑内障の発見が容易になりました。また、緑内障専門医でないと分からなかった初期の緑内障の診断が比較的容易につくようになってきました。
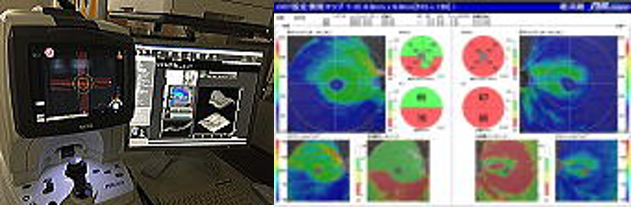
(OCTでみると、右眼の下方と左眼の視神経線維層から内網状層までは薄くなっており、緑内障の可能性が高い)
最近は点眼液が格段によくなり、大部分はクリニックでの治療で問題ありません。しかし、稀に点眼で眼圧が下がらず、治療にもかかわらず視野狭窄が進行する方、他の疾患に伴って緑内障が起こっている方、手術が必要と思われる方は、 大きな病院での治療になります。
今は、緑内障手術が多様になり、MIGSと呼ばれる低侵襲緑内障手術も多くなってきましたので、MIGS手術可能な施設に、緑内障早期に紹介することもあります。特に必要と思われる方は、緑内障治療の可能な大学病院等のドクターに紹介します。 慢性の場合、通院は2週間に1回から1ヶ月に1回程度です。
40歳以上では、20人に一人が緑内障と言われています(日本緑内障学会)が、大半は未治療です。
最近の緑内障の研究で、眼圧の絶対値の重要性は薄れてきており、ゴールドマン眼圧計で頻回に測る必要性は減少してきました。
緑内障の患者さん自身の眼圧を下げるのは重要ですが、眼圧が高いからといって緑内障ではなく、逆に、眼圧が低くても油断はできません。視神経を見なくては分かりませんし、視野を時間を追って判断しなくては、はっきりしないこともよくあります。
当院では、かかりつけ医として、蒲田、大森、川崎地区の方を対象としており、1次医療機関として、日本緑内障学会の緑内障治療ガイドラインに沿った緑内障の標準的な治療のみをしていますので、蒲田地区、大森地区、川崎地区にお住まいがある方やお仕事でこられる方以外の慢性の正常眼圧緑内障、開放隅角緑内障の方は、お近くの眼科におかかりください。
※会社健診等で異常を指摘されたこともなく、全く自覚症状のない緑内障健診は自費扱いとなります。 見にくい、疲れる等の緑内障でおこりうる自覚症状が少しでもあれば保険での検査が可能です。
梶原先生のYouTubeが非常にわかりやすいです。
梶原先生の緑内障動画リスト:緑内障の基本(ぜひ見てください)
網膜剥離・急性緑内障、他緊急なもの
網膜剥離、網膜動脈閉塞症、網膜静脈閉塞症(視力の下がっているもの、閉塞部位が広範囲のもの、中心静脈閉塞のもの)、虚血性視神経炎、突然の複視、急性緑内障発作でレーザーが必要なもの(診断及び、眼圧を下げるための処置等をして、速やかに治療のできる施設へ行っていただきます。 ) などは、当日緊急に受診すべきか、翌日以降でもいいのかを判断の上、疾患に応じて、治療のできる病院を紹介いたします。
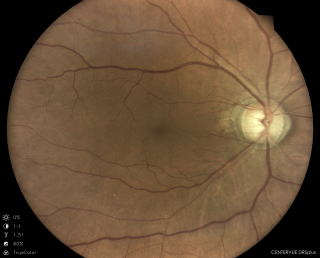
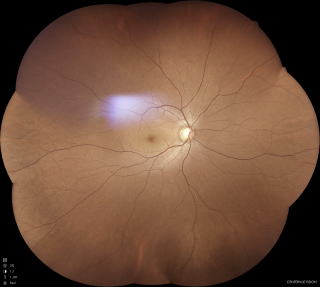
広角眼底カメラだと、1回の撮影でここまで撮影できます。
9方向を撮影したものを合成する機能もあります。散瞳するより優れている場合もあります。
網膜剥離の梶原先生の分かりやすい解説動画です。
急性緑内障の梶原先生の分かりやすい解説動画です。



